Wer entscheidet über medizinische Maßnahmen?
Einblicke aus dem Vortrag von Kimberley Tietz
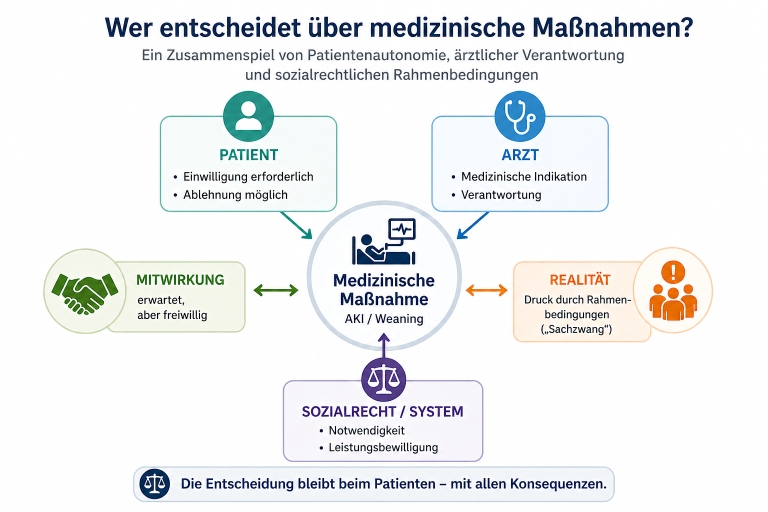
Im Rahmen unserer Fortbildungsveranstaltung in Kassel durften wir einen fundierten und zugleich praxisnahen Vortrag von Kimberley Tietz hören. Als wissenschaftliche Mitarbeiterin an der Martin-Luther-Universität Halle-Wittenberg beleuchtete sie die komplexe Frage, wer eigentlich über medizinische Maßnahmen entscheidet – insbesondere im Zusammenhang mit außerklinischer Intensivpflege (AKI) und Beatmungsentwöhnung (Weaning).
Medizinische Behandlung braucht rechtliche Grundlage
Ein zentraler Ausgangspunkt: Jeder medizinische Eingriff gilt rechtlich zunächst als Körperverletzung. Er ist nur dann zulässig, wenn bestimmte Voraussetzungen erfüllt sind. Dazu gehören vor allem die Einwilligung des Patienten, eine medizinische Indikation sowie die Behandlung nach anerkanntem medizinischem Standard.
Patientenautonomie steht im Mittelpunkt
Besonders hervorgehoben wurde die Rolle der Patientenautonomie. Der Patient entscheidet selbst, ob eine Behandlung durchgeführt wird oder nicht. Diese Entscheidungsfreiheit geht weit: Sie umfasst auch das Recht, medizinische Maßnahmen abzulehnen – selbst dann, wenn diese aus ärztlicher Sicht sinnvoll erscheinen.
Oder wie es im Vortrag formuliert wurde:
„Die Patientenautonomie beinhaltet auch eine Freiheit zur Krankheit.“
Ärztliche Verantwortung: Indikation und Grenzen
Ärztinnen und Ärzte sind verpflichtet, nur solche Behandlungen anzubieten, die medizinisch sinnvoll sind. Eine Maßnahme ohne Indikation muss nicht angeboten werden, eine kontraindizierte Behandlung darf gar nicht durchgeführt werden.
Das bedeutet: Auch wenn ein Patient eine bestimmte Therapie wünscht, ist der Arzt an fachliche und ethische Grenzen gebunden.
Sozialrecht setzt zusätzliche Rahmenbedingungen
Neben medizinischen Fragen spielen auch sozialrechtliche Aspekte eine wichtige Rolle. Nicht jede medizinisch sinnvolle Behandlung wird automatisch von der Solidargemeinschaft finanziert. Entscheidend ist, ob eine Leistung als „notwendig“ gilt.
Dabei wurde deutlich: Der Kreis der notwendigen Leistungen ist enger als der der medizinisch möglichen oder sinnvollen Maßnahmen.
Mitwirkungspflichten – aber keine Zwangsbehandlung
Versicherte können verpflichtet sein, bei Untersuchungen oder Therapien mitzuwirken. Diese Mitwirkungspflichten haben jedoch klare Grenzen.
Eine zentrale Aussage des Vortrags lautet:
„Es gibt keine Möglichkeit zur zwanghaften Durchsetzung von Mitwirkungspflichten.“
Das heißt konkret: Auch im Kontext von Weaning-Maßnahmen kann niemand gegen seinen Willen zur Durchführung gezwungen werden.
Entscheidung über Weaning bleibt beim Patienten
Gerade bei der Beatmungsentwöhnung zeigt sich das Spannungsfeld besonders deutlich. Auch wenn Ärzte eine Maßnahme für sinnvoll halten, bleibt die Entscheidung letztlich beim Patienten.
„Allein der Patient entscheidet über die tatsächliche Durchführung des Weanings.“
Gleichzeitig kann es jedoch zu Situationen kommen, in denen wirtschaftliche oder organisatorische Rahmenbedingungen Druck erzeugen.
Zwischen Autonomie und Systemdruck
Ein besonders sensibler und praxisrelevanter Punkt des Vortrags war der tatsächlich empfundene Druck auf Betroffene und Angehörige.
Dieser Druck entsteht vor allem dort, wo die Gewährung von Leistungen – insbesondere der außerklinischen Intensivpflege – mit der Frage eines möglichen Weaning-Potenzials verknüpft wird. Wenn Versicherte befürchten müssen, dass Leistungen eingeschränkt oder nicht verlängert werden, kann dies ihre Entscheidungsfreiheit faktisch erheblich beeinflussen.
Dabei wurde deutlich:
Dieser immense Druck ist real – und er wird von vielen Betroffenen auch so erlebt.
Gleichzeitig macht die rechtliche Bewertung einen entscheidenden Unterschied:
Dieser Druck wird juristisch nicht als unzulässiger Zwang eingeordnet. Vielmehr handelt es sich – so die Einordnung im Vortrag – um einen „Sachzwang“, der sich aus den strukturellen Rahmenbedingungen des Sozialrechts ergibt.
Das bedeutet konkret:
• Es gibt keine gesetzliche Regelung, die Patientinnen und Patienten direkt verpflichtet, einer Weaning-Maßnahme zuzustimmen.
• Ebenso fehlt eine klare Norm, die ausdrücklich festlegt, welche Konsequenzen eine Ablehnung im Einzelfall haben muss.
• Dennoch erzeugt die Verknüpfung von Leistungsgewährung und Mitwirkungserwartung faktisch einen enormen Druck.
Besonders relevant ist dabei:
Die zugrunde liegenden Regelungen – etwa zur Potenzialerhebung – verfolgen legitime Ziele. Sie sollen sowohl die Versorgung verbessern als auch eine verantwortliche Nutzung begrenzter Ressourcen sichern.
Genau daraus entsteht jedoch das Spannungsfeld:
Zwischen dem Recht auf Selbstbestimmung und den Interessen der Solidargemeinschaft.
Wichtig ist daher die differenzierte rechtliche Einordnung:
• Ein Patient kann weiterhin frei entscheiden, ob er eine Behandlung durchführen lässt.
• Diese Entscheidung kann jedoch mittelbare Auswirkungen auf die Leistungsbewilligung haben.
• Ob und in welchem Umfang solche Konsequenzen zulässig sind, ist rechtlich nicht abschließend geklärt.
Der Vortrag machte damit deutlich:
Es handelt sich nicht um offenen Zwang, sondern um ein komplexes Zusammenspiel von Recht, Medizin und Versorgungssystem – mit erheblichen praktischen Auswirkungen für die Betroffenen.
Schlussbetrachtung
„Ganz markant finde ich dieses vorsichtigen Formulierungen: „Die zugrunde liegenden Regelungen – etwa zur Potenzialerhebung – verfolgen legitime Ziele. Sie sollen sowohl die Versorgung verbessern als auch eine verantwortliche Nutzung begrenzter Ressourcen sichern“.
Legitime Ziele sind aber nicht immer am Menschen ausgerichtet. So wurde das Ziel des Weanings von der Politik gerne als mehr Lebensqualität und ein Recht darauf verkauft.
Wohl wissend, was eine kleine Anfrage der CSU belegt, dass bis zu 50% der Patienten dieses Weaning nicht überlebt. Natürlich böse, wer dies in Zusammenhang mit dem nächsten Satz: Das Ziel ist, „sowohl die Versorgung verbessern als auch eine verantwortliche Nutzung begrenzter Ressourcen sichern“
Naiv allerdings auch wer dies so interpretiert, dass es um den Patienten geht. Mittlerweile ist klar, der Gesetzgeber sah es aus seiner Perspektive. Das System wird durch diese Maßnahme deutlich entlastet und die Ressourcen damit geschont. Fazit: Das legitimisierte Vorgehen ist rechtlich ziemlich gut und subtil abgesichert, aber es fehlt wieder die Menschlichkeit und vielleicht populär-juristisch, das Recht Mensch zu sein!
„Die Würde des Menschen ist unantastbar.“